手遅れになる前に!【変形性股関節症】のサインと今すぐできる予防法
「変形性股関節症」は日本人にもっとも多くみられる股関節の病気です。ここでは原因や症状、治療や予防法をわかりやすくご説明します。

私も最近、股関節が痛むんですよね……。
変形性股関節症とは
股関節は体で一番大きな関節で、脚と骨盤をつないで体重を支えています。変形性股関節症は、股関節のクッションである軟骨がすり減ってしまう病気です。その結果、痛みが出たり、股関節が曲げにくくなって「立つ・座る・歩く」がつらくなります。原因がはっきりしないものを一次性、先天的なずれやけがなどが原因で起こるものを二次性と分けて考えます。
一次性
一次性は、ほかに原因となる病気が見つからないタイプで、
- 肥満気味の方
- スポーツマン
- 肉体労働をされている方
- 欧米人
に多いといわれています。
二次性
二次性は、ほかの病気やけがが原因で起こるタイプのことです。たとえば「臼蓋形成不全(きゅうがいけいせいふぜん)」や「発育性股関節形成不全」といった状態、あるいはケガの後遺症が引き金になります。
日本人の女性には生まれつき臼蓋形成不全を持っている方が多く、これは骨盤側の臼蓋という部分が大腿骨の頭を十分に覆えていない状態です。そのため股関節に負担がかかりやすく、軟骨がすり減って40〜60歳ごろに症状が進むことがよくあります。
また発育性股関節形成不全は、乳児期の抱き方やおむつの巻き方などが影響して股関節が脱臼してしまうことがあり、その影響で大人になってから股関節が変形する場合があります。



臼蓋形成不全は女性に多いんですね。



形成不全は、レントゲンを撮ってみると一目でわかります。
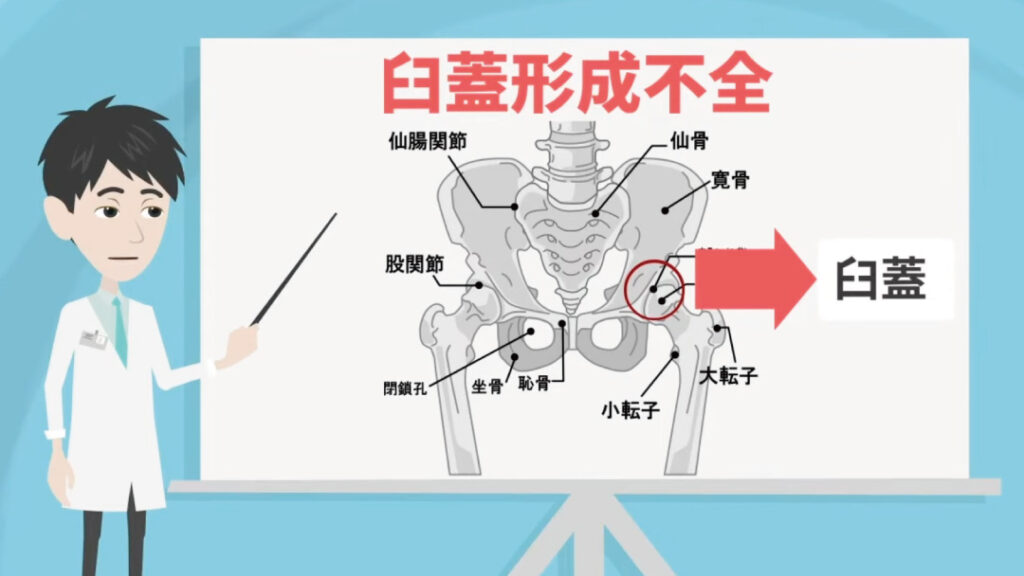

一次性・二次性にかかわらず、筋肉量の差や骨盤の構造の違いから、女性は男性より約2倍発症しやすいと考えられています。
変形性股関節症の症状
まず、痛みが出てくることが多いです。多くの方は股関節そのものに痛みを感じますが、骨盤の下にある大転子(だいてんし)周辺が痛む場合もあります。立ち上がるときや歩き始めに特に痛むことが多く、動き出すときの痛み(動作時痛)が特徴です。進行すると安静にしていてもズキズキ痛むことがあり、夜眠れなくなることもあるので、そのような「安静時痛」が出たら早めに整形外科を受診しましょう。
また、痛みが続くとまわりの筋肉がこわばって関節が動かしにくくなり、服の着脱や階段の昇り降りがつらくなることがあります(可動域制限)。
さらに、痛い側をかばうために骨盤が傾いて見た目の足の長さが違ってくることがあり、日常生活に支障が出ることがあります。歩き方も乱れ、足を引きずったり体が前かがみになったりする(跛行)ことがあり、特徴的にはトレンデレンブルグ歩行やデュシャンヌ歩行と呼ばれる歩き方になる場合もあります。
変形性股関節症の診察・検査
症状が気になる方は整形外科を受診し、必要な検査を受けることをおすすめします。
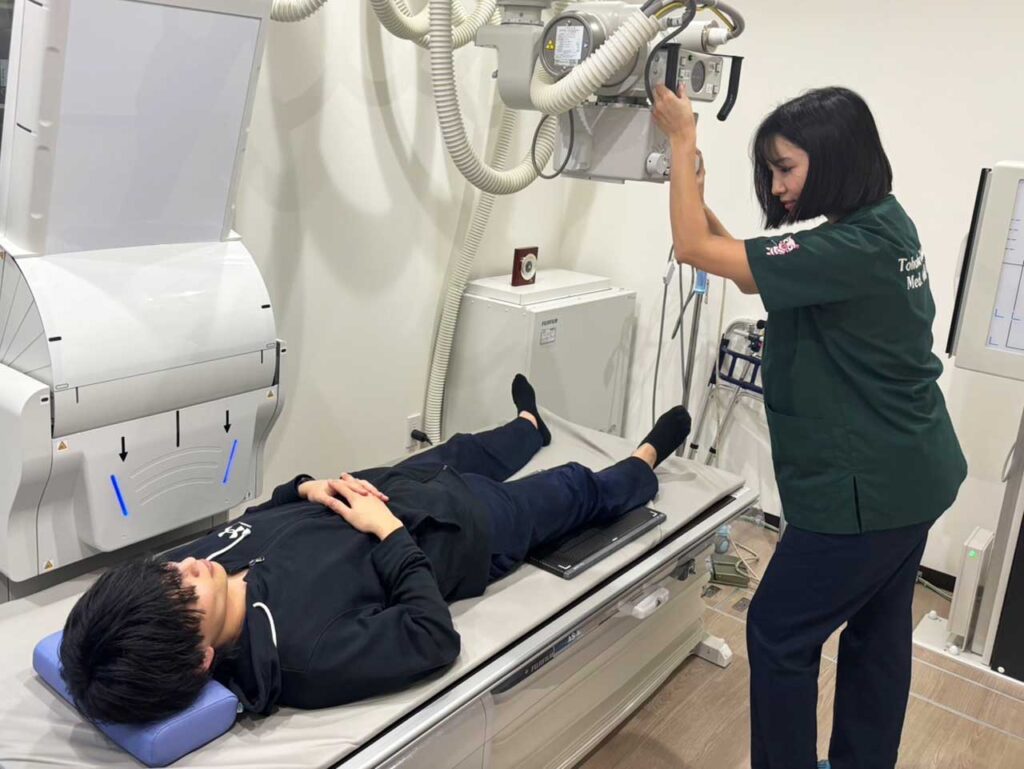
骨の変形の程度を調べるためにレントゲン検査を行います。
主に見ているのは、骨盤と大腿骨の間の軟骨がすり減っていないか、そして骨自体に変形がないかどうかです。専門的には「関節裂隙の狭小」「骨の硬化」「骨嚢胞」「骨棘」などを確認します。
場合によっては、レントゲンだけでは原因がわからないことがあり、その場合はCTやMRIが必要になることがあります



「おやま整形外科クリニック仙台院」ではレントゲン・MRIの両方が受けられます!

変形性股関節症の治療
治療では年齢・性別・病気の進み具合、反対側の股関節や腰・膝など他の関節の状態を総合して方針を決めます。まずは薬とリハビリで様子を見るのが一般的です。
お薬は股関節の炎症を抑える消炎鎮痛剤が中心で、内服薬は単に痛みを緩和するだけでなく炎症自体を和らげます(例:ロキソニン、ボルタレン)。貼り薬や塗り薬などの外用薬を併用することも多いです。


お薬と並行してリハビリを行うことが大切です。痛みの具合を見ながら無理のない範囲で股関節を動かし、筋力トレーニングで周囲の筋肉を強くしたり、可動域訓練で関節が固まらないようストレッチを行います。痛いからといって長期間じっとしていると筋力低下や関節拘縮が進むため、少しずつ運動して筋力と持久力を高めていきましょう。
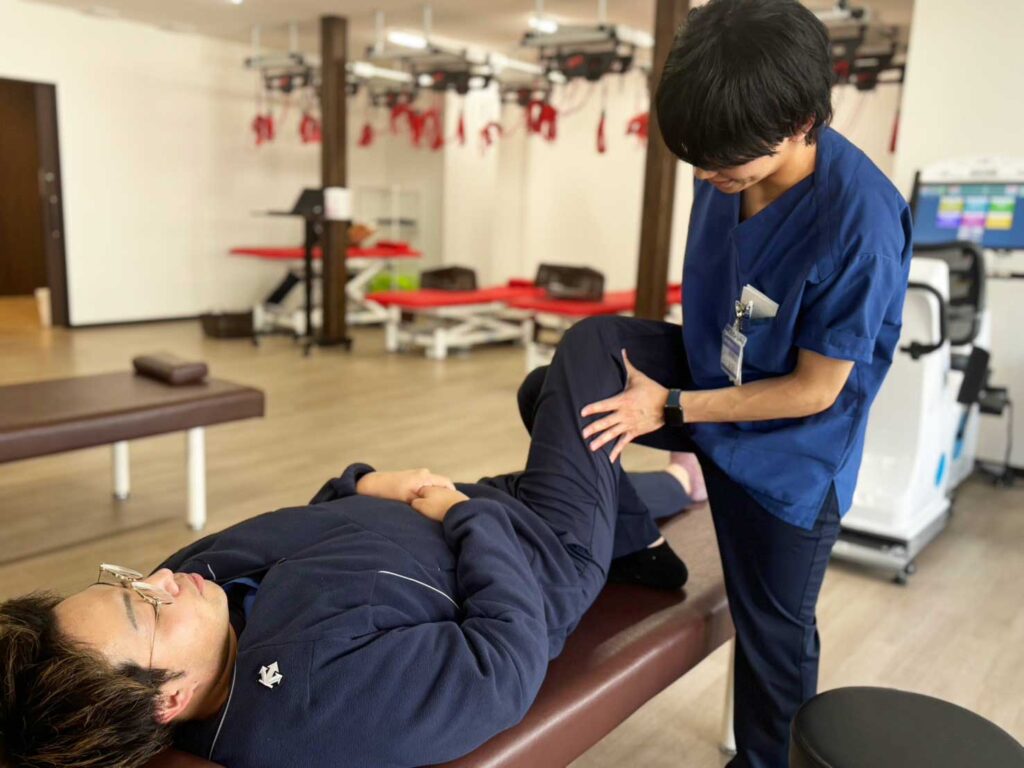

リハビリでは杖の使い方を指導し、股関節への負担を減らす方法を一緒に考えます。体重が多い方は減量も大切です。股関節には体重の負担が大きくかかるため、食事や運動で無理なく体重を落としていきましょう。



肥満は万病のもとですね……。私も気を付けよう。
薬やリハビリで改善しない場合は、手術が必要になることがあります。手術には自分の骨を残して形を整える「骨切り術(こつきりじゅつ)」と、関節を人工のものに取り替える「人工関節置換術(じんこうかんせつちかんじゅつ)」があります。関節の変形の程度や年齢を見ながら、どちらが適切かを判断します。変形が軽く若い方は骨切り術を、変形が大きく高齢の方(概ね60歳以上)は人工関節を選ぶことが多いです。


骨切り術は自分の骨を切って角度を変え、健康な軟骨に体重がかかるように重心をずらす手術です。そうすることで痛みが和らぐことが期待できます。しかし、自分の骨どうしがしっかりくっつくまでには時間がかかります。骨がずれないよう安静が必要で、そのぶん治療やリハビリに時間がかかり、家庭や仕事への復帰が遅くなりがちです。
一方、人工関節置換術は固定がしっかりしているため手術直後から積極的にリハビリができ、比較的短期間で社会復帰できることが多いです。ただし人工関節にも長所・短所があることは理解しておきましょう。
人工関節のデメリット
脱臼
手術の種類によっては、脱臼しやすい姿勢があります。退院時には担当医や理学療法士から避けるべき体勢をしっかり教わってください。
耐用年数
人工関節は約20年、近年は技術向上で約30年持つといわれています。ただ、言い換えると長くても30年程度で摩耗やゆるみが起こる可能性があります。若い方が入れると将来「やり替え(再置換)」が必要になるため、一般には60歳以上の方が適応とされています。
感染
手術後、切開部から細菌が入り人工関節に感染することがあります。人工物に感染すると単純に内服や点滴だけで治るとは限らず、感染した人工関節をいったん取り出して徹底的に洗浄・感染組織の除去を行います。取り除いた人工関節の代わりに抗生剤入りのセメントを入れて点滴で複数の抗生剤を投与し、感染が落ち着いたら改めて人工関節を入れ直します。発生率はおよそ1〜3%で、糖尿病のある方は特に注意が必要です。



人工関節にはこのようなリスクがあることも知っておきましょう。
変形性股関節症の予防
診察中によく「変形性股関節症を予防する方法はありますか?」と聞かれます。現時点で完全に進行を止める方法はありませんが、進行をできるだけ遅らせたい方には次のような対策をおすすめしています。
- 減量:体重が増えると股関節への負担が大きくなります。無理のない範囲で体重管理を心がけましょう。
- 運動:関節に無理をかけない範囲で運動を続けましょう。ウォーキングやストレッチ、水中運動などが向いています。お尻まわりの筋肉が強くなると股関節への負担が減り、痛みの改善や変形の進行予防につながります。
- 生活様式:ご自宅の生活環境を見直しましょう。股関節に負担がかかりにくい生活では、和式より洋式の設備を選ぶことがおすすめです。布団よりベッド、正座より椅子を使う方が負担が少なくなります。
- 冷え防止:体を冷やさないことが大切です。血行が悪くなると筋肉がこわばりやすくなりますので、入浴でしっかり温まり、暖かい服装を心がけましょう。食事ではショウガやチーズ・ヨーグルト・みそなどの発酵食品もおすすめです。
変形性股関節症のリスクを減らすために、これらの4つのポイントを見直し、注意してお過ごしください。そうすれば、大好きな家族と長く一緒に歩ける健康な体を目指せます。



普段は家で一日中ゴロゴロしてますが、私も運動頑張るぞ!
おやま整形外科クリニック仙台院での治療費の例
| 1割負担 | 2割負担 | 3割負担 | |
|---|---|---|---|
| 初診の診察 レントゲン(6方向) 処方箋 | 約900円 | 約1,780円 | 約2,670円 |
| 再診の診察 物理療法 (電気治療、ウォーターベット) | 約110円 | 約220円 | 約330円 |
| 再診の診察 運動器リハビリ (理学療法士) | 約450円 | 約890円 | 約1,340円 |
| 初診の診察・レントゲン(6方向)・処方箋 |
| 1割負担:約900円 |
| 2割負担:約1,780円 |
| 3割負担:約2,670円 |
| 再診の診察・物理療法 (電気治療、ウォーターベット) |
| 1割負担:約110円 |
| 2割負担:約220円 |
| 3割負担:約330円 |
| 再診の診察・運動器リハビリ(理学療法士) |
| 1割負担:約450円 |
| 2割負担:約890円 |
| 3割負担:約1,340円 |
